|
MA.R.I.C.A. MALATTIE REUMATICHE INFIAMMATORIE CRONICHE e AUTOIMMUNI SINDROME DA ANTIFOSFOLIPIDI: TRATTAMENTO PROFILATTICO DELLA GRAVIDANZA. Angela Tincani, Genesio Balestrieri, Roberto Gorla, Marco Taglietti,
David Faden, Andrea Lojacono, Roberto Cattaneo. Servizio di Reumatologia e Immunologia Clinica e Divisione di Ostetricia
e Ginecologia, Ospedale Civile di Brescia. LA STORIA Il legame tra
anticorpi anti fosfolipidi (aPL) e patologia ostetrica è dimostrato dal fatto
che gli aPL sono stati identificati negli anni '50 quando è stato osservato un
difetto dei test di coagulazione fosfolipido-dipendenti in pazienti con ripetuti
aborti del II trimestre di gravidanza, talvolta associato a fatti trombotici,
spesso nel contesto di una malattia autoimmune sistemica come il lupus. Questo
difetto, dovuto alla presenza di anticorpi che legano i fosfolipidi e pertanto
impediscono l’assemblaggio del complesso attivatore della protrombina, si
manifesta col prolungamento dei tempi di coagulazione in vitro e pertanto era
stato chiamato Lupus Anticoagulant (LAC). Anche quando negli anni '80 gli aPL
sono stati indagati con il test degli anticorpi anticardiolipina (aCL) una delle
più sicure associazioni cliniche è stata quella con la patologia abortiva,
nell’ambito della malattia lupica o in donne altrimenti sane (aborto
idiopatico). Per questo motivo
la presenza di aPL, indagati con il LAC e/o con gli aCL, in donne con con taluni
problemi ostetrici (più di 3 aborti, o morte endouterina del feto, o
preeclammpsia con severo ritardo di crescita) è andata configurando una
popolazione di pazienti originariamente definite come “Lupus Ostetrico”. Nel
corso degli anni questa dizione è stata abbandonata dal momento che la
patologia ostetrica così definita è stata ritenuta uno dei criteri clinici
classificativi per la Sindrome da Antifosfolipidi (tab 1). Tab.
1- Dichiarazione di Consenso Internazionale sui Criteri
classificativi della Sindrome da Antifosfolipidi da
Wilson W, Gharavi A, et al.; Arthritis Rheum. 1999 in press. Richiesti: 1 o più criteri clinici ed 1 o più
criteri laboratoristici nello stesso paziente.
PROFILASSI
DELL’ABORTO La responsabilità
degli anticorpi nel causare problemi ostetrici è ampiamente dimostrata sia dai
dati di patologia sperimentale sia dai quelli derivati dallo studio prospettico
di pazienti con LES ed anticorpi (1), sia ancora dalla osservazione prospettica
di donne gravide con APL (2). E’
quindi comprensibile come i primi tentativi terapeutici
degli anni '80 abbiano utilizzato un trattamento steroideo a dosaggio
immunosopressivo (3) associando aspirina a basso dosaggio come antiaggregante.
Benchè questo trattamento si sia mostrato allora e anche in studi successivi
(4) certamente efficace nel migliorare la prognosi fetale, uno studio
controllato del 1992 (5), ha mostrato come altrettanto efficace sia l’utilizzo
di epariana a dosaggio profilattico, anche in questo caso in associazione con
basse dosi di aspirina, con il vantaggio non indifferente che il trattamento con
eparina sembra indurre un minor numero di complicanze ostetriche (parto
pretermine, ipertensione, etc.). D’altra parte anche l’uso dell'aspirina a basso dosaggio,
originariamente impiegata come antiaggregante e come prevenzione di fatti
occlusivi arteriosi, trova nella letteratura recente dei risultati contrastanti.
In effetti 2 studi condotti su pazienti ostetriche a basso rischio (cioè
escludendo pazienti con precedenti trombosi o malattie autoimmuni), riportano
una sopravvivenza fetale intorno al 40% nelle gravidanze trattate con la sola
aspirina (6,7). Tuttavia un precedente trial controllato,sempre su pazienti a
basso rischio, rilevava in soggetti trattati con la sola aspirina allo stesso
dosaggio un esito favorevole della gravidanza nel 100% dei casi osservati (8).
Risultati analoghi a quest'ultimo sono stati anche riportati in altri
numerosi studi non randomizzati (9,10). La scarsa
chiarezza ottenuta dagli studi controllati applicati a questo particolare
settore nasce dal fatto che, in questo ambito, permangono oggi diversi problemi
non risolti. Si pensi per esempio alla nota, e purtroppo non recente, estrema
difficoltà di ottenere dati riproducibili con la dignostica di laboratorio
degli aPL (11) o ancora alla estrema disomogeneità delle pazienti che possono
essere incluse negli studi (con LES o senza LES, con episodi trombotici
precedenti o meno, etc.).
Nonostante la situazione, non certo chiara, è innegabile come la conoscenza della sindrome e l’applicazione di un trattamento (evidentemente evolutosi nel corso degli anni in seguito alle nuove informazioni via via acquisite), abbia radicalmente mutato la prognosi ostetrica delle donne con aPL (12 e fig. 1 e 2). In questo radicale cambiamento è verosimile che anche l’attento manegment ostetrico abbia giocato un ruolo non trascurabile.
2- Esito di 51 gravidanze seguite prospetticamente in 57 pazienti con
Sindrome da Antifosfolipidi (Servizio di Immunologia Clinica -Clinica Ostetrica,
Ospedale do Brescia. Gennaio 1984/ Giugno 1999) . Legenda: MEU- Morti endouterine; AS- Aborti spontanei, NV- nati vivi. Attualmente
la profilassi della perdita fetale nelle pazienti con APS è generalmente
basata sulla scoagulazione e l’antiaggregazione. Dal momento che la
warfarina attraversa la placenta ed è teratogena tra la 6° e 12° settimana di
gestazione, il trattamento anticoagulante viene effettuato con eparina . E’
comunque opportuno sottolineare che non esista un trattamento standard per tutte
le pazienti gravide con aPL e che quindi il trattamento debba essere calibrato
alla situazione clinica. Per questo motivo facciamo seguire schematicamente le
linee guida tratte dalla letteratura corrente per la profilassi dell’aborto in
pazienti con aPL in diverso contesto clinico. a)
PROFILASSI DELL’ABORTO IN PAZIENTI CHE HANNO GIA’ AVUTO TROMBOSI In
questi casi il trattamento anticoagulante usualmente in atto, deve essere
trasformato in trattamento eparinico. Questa operazione negli anni scorsi veniva
generalmente compiuta prima del concepimento, il che talvolta esponeva le donne
a lunghi trattamenti eparinici, notoriamente non liberi da effetti collaterali,
dal momento che la data del concepimento non è sempre prevedibile. Attualmente,
visto che come si è detto la teratogenicità della warfarina non si verifica
prima di 6-7 settimane viene suggerito di iniziare il trattamento eparinico dopo
che il test di gravidanza è positivo (13).
Nel caso di eparina non frazionata, la quantità andrebbe dosata tenendo
conto del valore del tempo di tromboplastina parziale (PTT) e portandolo col
trattamento ad un valore di 1,5-2 rispetto al controllo, cosa che fuori
gravidanza si ottiene in genere con la somministrazione sottocutanea di 5000 U
due volte al dì; in gravidanza probabilmente l’eliminazione è più rapida e
la quantità andrebbe tarata di volta in volta sul valore del PTT. E’ discusso
se questo valore vada preso al picco dopo la somministrazione o immediatamente
prima della successiva inoculazione. La recente introduzione della eparina a
basso peso molecolare, che presenta una serie di vantaggi pratici rispetto
all'eparina non frazionata, pone il problema del monitoraggio in quanto la
quantità da somministrare andrebbe verificata tramite l’inibizione del
fattore Xa, che oggi non è ancora molto diffuso. Al momento, pertanto,
l'eparina a basso peso molecolare viene generalmente utilizzata alla dose
consigliata come profilattica per la preparazione che deve essere impiegata. b)
PROFILASSI DELL’ABORTO IN PAZIENTI CON SOLI PROBLEMI OSTETRICI Il trattamento di
queste pazienti è simile a quello precedentemente esposto. L’unica differenza
significativa è che la paziente non è generalmente in trattamento scoagulante
prima della gravidanza. Il trattamento di mantenimento fuori gravidanza di
questi soggetti è nella larga maggioranza dei casi aspirina a basso dosaggio.
Il trattamento con eparina sarebbe pertanto da aggiungere dopo il primo rilievo
ecografico di battito cardiaco fetale, in genere intorno alle 6 settimane di
gestazione. c)
PROFILASSI DELL’ABORTO IN PAZIENTI CHE NON HANNO MAI ABORTITO In questo gruppo vengono comprese donne con aPL ma che non hanno mai sperimentato aborti nè trombosi. Appartengono evidentemente a tale categoria pazienti con malattie autoimmuni sistemiche che vengono studiate a causa della loro malattia. L’indicazione è pertanto quella di continuare il
trattamento di base nel modo più vicino possibile a quello originale
compatibilmente con la gravidanza e i problemi legati alla tutela del feto. Per
la presenza degli aPL viene generalmente associata aspirina a basso dosaggio. Anche in donne senza patologia autoimmune sistemica e senza
precedenti aborti, che “per caso” abbiano avuto riscontro di positività
degli aPL, la antiaggregazione è l’atteggiamento terapeutico più condiviso
anche se taluni autori non ne vedono la reale necessità. In caso di trombocitopenia in pazienti senza anamnesi
ostetrica positiva non ci sono indicazioni precise se non l’uso di
corticosteroidi (14). Comunque la piastrinopenia presumibilmente non protegge
dall’eventuale rischio di aborto (visto che è dimostrato che non protegge dal
rischio trombotico), coseguentemente con valori piastrinici > 100.000
potrebbe essere indicato l’uso di aspirina a basso dosaggio. BIBLIOGRAFIA
ESSENZIALE 1.
Lockshin MD,et al. N
Engl J Med 1985; 313: 152-6 1985. 2.
Lockwood CJ et al.;
Am J Obstet Gynecol. 1989 Aug;161(2):369-73. 3.
Lubbe WF et al.:
Lancet 1983 Jun 18;1(8338):1361-3. 4.
Hasegawa I et al.:
Hum Reprod 1992; 7:203-207. 5.
Cowchock FS et al:
Am J Obstet Gynecol 1992; 166:1318-27. 6.
Rai R et al.: BMJ
1997; 3124: 253-57. 7.
Kutteh WH, et al.:
Am J Obstet Gynecol 1996; 174:1584-1589. 8.
Silver RK et al.: Am
J Obstet Gynecol 1993; 169:1411-17. 9.
Silveira LH et al.:
Am J Med. 1992 Oct;93(4):403-11. 10. Passaleva A et al.: Autoimmunity 1992; 14:121-25 11. Peaceman
AM, et al.: Am J Obstet Gynecol 1992; 166:1780-87. 12.
Kutteh
et al., A J R I vol. 41: 133-152,
1999. 13. Khamashta
MA et al.: Lupus. 1998;7 Suppl 2:S162-5. 14.Leuzzi et al; Clin Exp Rheum 1997; 15: 197-200. |
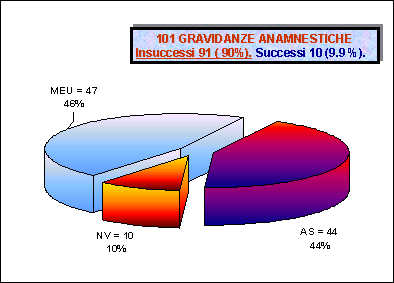 FIGURA 1
FIGURA 1
 FIGURA 2
FIGURA 2