Disclaimer
Mp3 e Video links
ritrovabili su questo sito servono solo a scopi personali di valutazione e si
riferiscono a files già presenti e rintracciabili nel web.
» Se ti piacciono, compra i CD originali supportando l'artista.
» Se sei l'artista o possiedi la licenza originale del copyright e
vorresti che il link fosse rimosso allora
let me know:
provvederò celermente alla rimozione e perderai della pubblicità gratis.
Nei reparti di medicina intensiva le infezioni gravi sono rappresentate dalle infezioni polmonari, da quelle intaadominali, da quelle intravascolari, da quelle del SNC e da quelle cutanee.Le più frequenti sono le infezioni polmonari, poi ci sono quelle addominali d urinarie.
Infezioni gravi in terapia intensiva
- Polmonari (nosocomiali o comunitarie),
- Intra-addominali (da perforazione, trauma, chirurgia)
- Da dispositivi intravascolari,
- Del sistema nervoso centrale (meningiti, encefaliti),
- Cutanee (cellulite, ferite).
Frequenza della localizzazione dell’infezione in 455 pazienti in trattamento con Ibuprofene e.v. per la sepsi (Bernard et al. N Engl J Med 1997; 336:912)
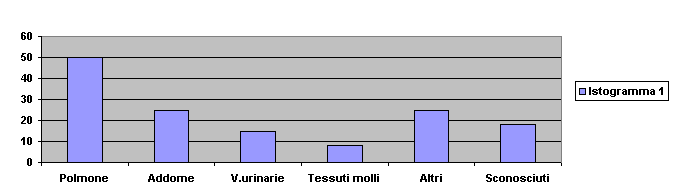
Questa statistica è americana ma è sovrapponibile alle nostre statistiche.
Una volta che un pz. presenta un infezione si può innescare immediatamente un quadro di sepsi.
Sepsi
Definizione
La sepsi è una sindrome infezione-indotta, definita dalla presenza di due o più dei seguenti segni clinici di infiamma zione sistemica:
- Febbre (>38°) o ipotermia (<36°),
- Leucocitosi (>11000 g.b.) o leucopenia (<4000 g.b),
- Tachicardia (>100/min),
- Tachipnea o iperventilazione (>20/min)
(da Bone et al. Chest 1992; 101:1644-55).
La presenza di uno o due di questi sintomi, associata alla diagnosi di infezione ci permette di definire il pz. in quadro di sepsi.
Se invece non si riesce ad individuare 1 quadro infettivo, si parla di SIRS o Sindrome da risposta infiammatoria sistemica. Sulla definizione di SIRS (o SERS) si discute molto perché se io corro dietro ad un autobus divengo tachicardico e dispnoico ma non per questo ho una SIRS. Quando il pz. ha una infezione diagnosticata e la presenza di due di questi segni, può essere tranquillamente definito settico.
Il pz. diventa settico severo se ha gli stessi sintomi (infezione diagnosticata, febbre, leucocitosi, tachicardia, tachipnea) e compare un’insufficienza d’organo. Da un punto di vista clinico, l’organo che è primariamente visibile come insufficiente è il rene perché il paziente diviene oligo- o anurico (basta chiedere al pz. quanto ha urinato nelle ultime 24 h.).
Sepsi ed insufficienza d’organo: rene
- L’oliguria è frequente ed è correlata all’ipotensione. L’anuria è rara;
- La stabilizzazione emodinamica in genere non previene l’aumento moderato della creatinina plasmatica;
- Nel 5% dei pz. è presente un’insufficienza renale che richiede l’emofiltrazione.
Nel momento in cui dall’ insuffienza d’organo si passa all’ipotensione (PA sistolica <90 mmHg, sempre che il pz. non sia un iperteso, nel qual caso si definisce ipoteso il pz. che abbia una PA sistolica di 40 mmHg inferiore a quella che ha abitualmente) si parla di shock settico.
Lo shock settico può seguire 3 strade diverse:
Shock settico
Multiple Organ System Failure (MOSF)
Shock settico Recupero Morte
![]()
![]()
![]() Ipotensione refrattaria
Ipotensione refrattaria
![]()
![]()
Un trattamento corretto dell’ipotensione (sopratutto se di grado non troppo elevato) può migliorare la prognosi del pz. Se invece ci troviamo di fronte ad una situazione di ipotensione cosiddetta refrattaria (cioè dove la terapia con farmaci isotropi o vasoattivi è inefficace) il pz. muore , come per la MOSF. Nella condizione di shock settico trattabile, abbiamo invece sempre la speranza di tornare indietro (anche se la mortalità nel tempo è pur sempre elevata: 40-50%). Una volta che si ha un focolaio infettivo, si verifica una moltiplicazione di germi che producono una serie di sostanze:
Patogenesi della sepsi
Proliferazione e sviluppo dei microrganismi
Prodotti batterici (esotossine)
“Superantigeni” (Gram +)
Lipide A (Gram -)
Componenti strutturali)
Endotossine - LPS (Gram -)
Ac. Teicoico (Gram +)
Peptidoglicani (Gram + e Gram -)
Nelle infezioni nosocomiali, sinonimo di Gram + è lo stafilococco e Gram – è lo pseudomonas (intendendo come infezione nosocomiale un’infezione che compare almeno 48 h. dopo il momento del ricovero).
Queste sostanze attivano tutta una serie di meccanismi di difesa dell’ospite.
Attivazione del sistema di difesa dell’ospite
- Componenti plasmatiche,
- Monoliti/macrofagi,
- Neutrofili,
- Cellule endoteliali,
Queste sostanze batteriche attivano i citochine pro-infiammatorie
La cascata infiammatoria
(Bernard Am J Respir Crit Care Med 1995; 152:4-10)
![]()
Stimolo tossico (es: endotossina)

![]()
Monochine proinfiammatorie
(TNF & IL-1)
![]()
Monochine antinfiammatorie (-)
(IL-6 & IL-10)

![]()
![]()
 Adesione dei neutrofili alle cell.endoteliali
Adesione dei neutrofili alle cell.endoteliali
(IL-8)
![]()


![]()
Proteasi Attivazione della Met.Arachidonico cascata coagulativa
Dal punto di vista emodinamico, lo shock settico è iperdinamico e c’è un grosso coinvolgimento di tutto il sistema vascolare e delle cell. endoteliali in particolare. Se la risposta antinfiammatoria è molto forte, rischiamo di avere un aggravamento della condizione per il diffondersi dell’infezione.Si ha la liberazione di diverse sostanze, tra cui:
Rilascio di mediatori endogeni
- Metabolici dell’acido arachidonico,
- Ossido nitrico (NO),
- Radicali liberi dell’ossigeno,
- Attivazione del componente C5a del complemento,
- Attivazione della coagulazione
- Chinine: bradichinina
- Endorfine
- Citochine:
- Tumor necrosis Factor (TNF)
- Interleuchine
- Interferone
Platelet Activating Factor (PAF)
Come agiscono tutte queste sostanze? In maniera diretta sul sistema vascolare e nello stesso tempo porterà alla distruzione dell’organo.
Azione dei mediatori endogeni
Sui Vasi
- Vasodilatazione,
- Vasocostrizione,
- Disfunzione delle cellule endoteliali,
- Aggregazione leucocitica,
- CID
Disfunzioni d’organo
- Miocardio (depressione miocardica)
- Polmone (insuff. respiratoria)
- Fegato (insuff. epatica con iperbilirubinemia)
- Rene (insuff. renale)
- Cervello (disorientamento fino all’encefalopatia settica).
Una situazione di shock settico si manifesta come una ipoperfusione tissutale (il sangue non arriva in maniera adeguata perché la disfunzione del sistema vascolare è tale da non permettere di garantire un apporto ematico corretto e soprattutto da non permettervi una corretta utilizzazione dei diversi substrati metabolici, primo tra tra tutti l’ossigeno, che porta all’utilizzazione di un metabolismo anaerobio).
Importante, nella valutazione clinica, è controllare lo stato mentale (ci può essere disorientamento temporale), la diuresi, la PA.
Sepsi ed insufficienza d’organo
Stato di shock
- Ipoperfusione tissutale,
- Mancato apporto ed utilizzazione dei substrati metabolici (in particolare ossigeno),
- Valutazione di
- Stato mentale
- Diuresi
- Perfusione cutanea
- PA (<90 mmHg + far. Vasoattivi)
Questo danno vascolare, scatenato da questi mediatori, si estrinseca a livello dei vari organi con un quadro patologico particolare
Sepsi ed insufficienza d’organo polmonare
· Aumento della ventilazione minuto,
· Diminuzione della compliance,
· Aumento delle resistenze delle vie aeree,
· Alterata efficienza muscolare,
· Ipossiemia (PaO2<50 mmHg),
· Tachipnea (>20 atti/min.),
· Ventilazione artificiale nell’85% dei pz. (il 40% di questi presenta i criteri diagnostici dell’ARDS).
Si avrà perciò un’insufficienza respiratoria di tipo ipossiemico.
A livello del rene (vedi [lucido 4]) si ha frequentemente oliguria, correlata all’ipotensione, nel qual caso si parlerà di shock settico. L’anuria invece è rara.. Quando la creatinina inizia a salire, questo ci indica che circa il 50% dei nefroni stanno soffrendo. In pz. così gravi non và fatta una dialisi extracorporea tradizionale (che si svolge in poco tempo), ma conviene fare una filtrazione nelle 24h. per creare meno squilibri emodinamici.
Sepsi ed insufficienza d’organo: sistema emocoagulativo
· Coagulopatia subclinica
- Allungamento del tempo di protrombina,
- Riduzione della conta piastrinica
- Aumento del livello di fibrinogeno (>550 mmg/dl)
· Causata da deficit di sintesi delle proteine del sistema coagulativo:
- Proteina C
- Antotrombina III
· CID
L’antitrombina III in caso di deficit può essere reintegrata, come anche la proteina C in un prossimo futuro (attualmente esiste ma è costosissima: 1 milione a fiala).
Sepsi ed insufficienza d’organo: sistema nervoso centrale
· Alterazione dello stato di coscienza (dovuta magari alla ridotta PA e all’ipossiemia)
· Deficit focali rari
· Ipotesi di soppressione della funzione neurologica da parte dei mediatori infiammatori
· Effetto secondario a ipotensione, ipossia, analogo-sedazione.
Sepsi ed insufficienza d’organo:tratto gastrointestinale
· Insufficienza epatica con aumento dei valori di bilirubina e transaminasi (raramente grave)
· Fegato come filtro meccanico ed immunologico per il sistema portale (sorgente di citochine)
· Ileo dinamico secondario all’ipoperfusione
· Aumento della richiesta calorica e proteica con intervento nutrizionale entrale precoce.
E’ attualmente possibile utilizzare un sistema di classificazione (SOFA score = Sepsis Organ Failure Assessment) con cui è possibile dare un punteggio da 1 a 4 per ogni insufficienza.
SOFA Score
· Punteggio 1-4,
· Respiratorio (PaO2/FiO2 mmHg),
· Coagulazione (Piastrine per 10 mm3),
· Cardiovascolare (Ipotensione + Inotropi),
· SNC (Glasgow Coma Scale),
· Fegato (bilirubina mg/dl),
· Rene (creatinina mg/dl o volume urinario)
Terapia
Attualmente abbiamo delle strategie terapeutiche codificate e si basano sulla terapia antibiotica e sul drenaggio chirurgico del focolaio infettivo. Ci sono poi dei trattamenti sintomatici il cui scopo è mantenere in vita il pz. Si usano perciò farmaci vasoattivi che servono a mantenere un’adeguata pressione di per fusione ed aiutare il miocardio. Se però non si fa una corretta terapia antibiotica ed eradicazione chirurgica nella sede di infezione, il trattamento risulta solamente sintomatico ed il pz. non esce vivo dall’evento settico.
Strategie terapeutiche tradizionali
· Controllo dell’infezione,
· Agenti antimicrobici,
· Nutrizione,
· Terapia dell’insufficienza d’organo:
- Fluidoterapia,
- Farmaci vasoattivi,
- Ventilazione artificiale,
- Emofiltrazione.
Svolgendo correttamente i primi due punti ci sono delle buone speranze di salvare il pz. A questi trattamenti tradizionale si associano trattamenti più particolari legati ai meccanismi patogenetici (tali tentativi sono tuttavia per il momento falliti).
Strategie terapeutiche attuali
Inibizione della risposta infiammatoria
· Blocco dell’endotossina,
· Anti TNF, IL-1, PAF.
· Farmaci antinfiammatori (corticosteroidi, FANS),
· Antiossidanti,
· Inibitori del sistema coagulativo (prot.C),
· Inibitori del nitrossido,
Stimolo della risposta immunitaria
· Granulocyte Colony Stimulating Factor
L’insuccesso di questi tentativi è dovuto all’enorme quantità di mediatori coinvolti e della varietà degli agenti infettanti. C’è chi ha proposto una vaccinazione generale contro il lipopolisaccaride o il lipide A , ma tra diversi batteri si ha un’enorme variabilità di queste sostanze.
Pseudosepsi
Ci sono dei quadri clinici che simulano un quadro di sepsi, nei quali in realtà non c’è un focolaio infettivo. Questo quadro rientra nella SIRS anche se non c’è l’infezione.
Pseudosepsi
Alcune possibili cause non infettive di febbre e leucocitosi
· Infarto miocardico acuto,
· Embolia polmonare,
· Pancreatine acuta,
· Sanguinamento gastro intestinale,
· Versamento pleurico.