Seconda Università degli Studi di Napoli
Facoltà di Medicina e Chirurgia
C.D.L. in Fisioterapia
ANNO ACCADEMICO 2002-2003
(A cura di: Ciarfa Sergio, Gargiulo Ramona, Panico Crescenzo, Solazzo Maurizio, Stasio Marika)
LINFEDEMA
DEGLI ARTI INFERIORI E TERAPIE
FISICO –
RIABILITATIVE
CENNI DI ANATOMIA DELL’APPARATO
LINFATICO
Il complesso dei vasi linfatici rappresenta un sistema di drenaggio
paravenoso che trasporta il liquido linfatico verso le vene. I capillari
linfatici originano nell’interstizio a “ dita di guanto “, dispongono di grandi
pori e di un meccanismo di ancoraggio che permette loro di raccogliere grosse
molecole come le proteine ed i frammenti cellulari dall’interstizio.
I capillari linfatici si uniscono formando i pre-collettori ai quali seguono i
collettori ed i tronchi linfatici maggiori. Questi ultimi terminano a livello
degli angoli venosi formati dalle vene giugulare e succlavia. Il percorso dei
vasi linfatici viene interrotto in diversi punti dai linfonodi, che svolgono
importanti funzioni di filtro e difesa immunitaria.
DEFINIZIONE DI EDEMA E FATTORI
INFLUENTI SULLA SUA FORMAZIONE
L’edema si può definire come un visibile aumento dei
liquidi, normalmente patologico, che si localizza prevalentemente nel tessuto
connettivo sottocutaneo e interstiziale; si forma pertanto nello spazio
intercellulare al di fuori del sistema linfatico. L’edema altera i profili
corporei ed ha una notevole deformabilità determinando inoltre un elevato
turgore dei tessuti (gonfiore, tensione). Si può manifestare in modo
unilaterale o simmetrico, localizzato o generalizzato, cioè può colpire un solo
distretto anatomico o tutto il corpo.
I vasi linfatici sono sempre coinvolti nella genesi degli edemi.
Da una parte può manifestarsi una diminuzione funzionale o meccanica della
capacità di trasporto linfatico dando origine ai cosiddetti “edemi
linfostatici” o “linfedemi”. In tal caso si tratta di una patologia
vera e propria dei vasi linfatici.
Il vero fattore scatenante del linfedema è caratterizzato
dall’interruzione del sistema linfatico, tipico ad esempio delle donne
mastectomizzate, distinguendosi così dagli edemi che possono manifestarsi anche
solo in seguito ad una puntura d’insetto o dopo una lunga immobilizzazione.
In alternativa i vasi linfatici possono essere integri, con una normale
capacità di trasporto ma non essere in grado di smaltire una iperproduzione di
liquido, determinando una “insufficienza linfodinamica”, caratteristica di tutte
le altre forme di edema. In tal caso sono patologici i vasi venosi o la
composizione stessa del sangue oppure sono alterati i rapporti della pressione
sanguigna in relazione alla pressione extra-capillare.
La causa principale dell’insufficienza e della scarsità dei vasi linfatici è dovuta ad un’aplasia congenita o ad un danno acquisito ai vasi linfatici.
Il Linfedema congenito compare in tre stadi della vita:
· Ereditario o familiare (malattia di Milroy)
· Linfedema precoce (pubertà)
· Linfedema tardivo (fino a trent’anni)
Il Linfedema acquisito (linfedema secondario) può essere
causato da:
· Occlusione maligna
· Asportazione chirurgica di linfonodi
· Pressione endo-addominale dovuta a tumori
· Radioterapia
· Erisipela ricorrente (cellulite)
- Filariosi
· Traumi ai tessuti molli
TIPI DI LINFEDEMA DEGLI ARTI INFERIORI
Il linfedema degli arti inferiori è una patologia che colpisce i vasi linfatici . Molte cause patogene, congenite ed acquisite, possono portare i vasi linfatici a non svolgere la loro funzione con accumulo di liquidi e poi di sostanze negli spazi intercellulari. Si distingue in tre gradi fondamentali:
il primo consiste nel semplice accumulo di acqua che porta ad un edema degli arti inferiori. Tale gonfiore è inizialmente transitorio, riducibile e difficilmente causa disagi importanti; i sintomi possono essere sfumati e confusi con altre patologie: crampi saltuari, specie notturni, formicolio, talora prurito.
Il secondo grado è quello in cui, insieme all’acqua, stagnano anche proteine e altri cataboliti cellulari. In questo stadio l’edema è più difficilmente riducibile e i sintomi (pesantezza, formicolio,crampi,prurito) si fanno persistenti e costanti, specie la sera.
Il terzo grado corrisponde allo stato indurativo del sottocute, quando per effetto del ristagno costante e persistente, l’organismo produce una fibrosi del tessuto; in questo stadio l’edema non è più riducibile e ogni presidio terapeutico risulta solo parzialmente efficace; a questo stadio corrisponde il grado più elevato di linfedema che prende il nome di elefantiasi.
ANAMNESI E SEMEIOTICA DIFFERENZIALE FRA EDEMA E LINFEDEMA
In medicina ogni diagnosi, in generale, dipende sempre da una approfondita anamnesi.
L’anamnesi è importante al fine di distinguere una eventuale patologia venosa dall’edema o dal linfedema.
Andrà, prima di tutto, indagata la familiarità per varici. A questo dato bisogna assegnare importanza capitale in quanto nei pazienti varicosi la familiarità è un dato pressoché costante.
Nell'anamnesi fisiologica andranno ricercate le eventuali gravidanze. E' noto, infatti, che molte varici esordiscono in gravidanza e nel post-partum come conseguenza dell'ostacolato ritorno venoso da un lato e delle modificazioni dei livelli ormonali dall'altro.
Importanza fondamentale ha la professione svolta dal paziente. Infatti, individui costretti a lavorare in posizione eretta fermi in piedi per tutto il giorno (es. baristi, cuochi, ecc.) presentano oltre ad un aumentato rischio di insorgenza di malattia anche una maggiore probabilità di incorrere in complicanze associate alla malattia varicosa.
Nella anamnesi patologica remota andrà indagata la presenza di cardiopatie capaci di procurare una stasi venosa che si intrica con la malattia varicosa determinandone un aggravamento.
L'anamnesi patologica prossima
verterà sui sintomi riferiti dal paziente.
Tra questi i importante è la “sensazione di peso”.
E' un sintomo praticamente di costante natura flebostatica, di solito serotino, peggiora con la stazione eretta prolungata e recede con il riposo antideclive, migliora con la deambulazione.
La eventuale diagnosi differenziale deve essere fatta con
alcune miopatie ma in queste l'attività motoria tende piuttosto
all'aggravamento della sintomatologia.
La diagnosi differenziale fra
edema e linfedema
L’edema è sempre di natura vascolare. Un edema perimalleolare, vespertino, insorto lentamente nel tempo, unilaterale in un arto che presenta varici ci orienterà verso un edema flebostatico.
La bilateralità, specie in
arti in cui il paziente non presentava varici evidenti, deve far pensare ad un
linfedema, un edema discrasico, cardiogeno, nefrogeno o un lipedema che in
questo ultimo caso non subisce variazioni volumetriche con il decubito
TRATTAMENTI FISICO-RIABILITATIVI
Il trattamento del LINFEDEMA può essere di varia natura, ma l’approccio terapeutico di tipo fisico-riabilitativo costituisce il primo e più importante passo nell’ambito del percorso terapeutico del paziente affetto da questa patologia invalidante.
Il trattamento fisico-riabilitativo, nonché farmacologico, dovrebbe sempre e comunque essere di tipo globale e integrato, basato cioè sull’unione di più modalità terapeutiche, utilizzate sinergicamente:
TRATTAMENTI TERAPEUTICI PIU’ DIFFUSI:
-
Drenaggio linfatico manuale (DLM)
-
Elastocompressione
-
Specifici
esercizi fisici
-
Pressoterapia sequenziale ad aria
IL LINFODRENAGGIO MANUALE
CASO
CLINICO E TERAPIA
Il caso seguente
rappresenta una donna di 28 anni con diagnosi di angiodisplasia congenita
all’età di tre anni che presenta un edema all’arto inferiore destro.
( Il dott.
Bertone ci fa notare che potrebbe trattarsi di un caso di sindrome di
Klippel-Trenaunay che è una rara malattia congenita, caratterizzata da una
anormale crescita benigna (ipertrofia)
cutanea consistente di voluminosi vasi sanguigni, ipertrofia del tessuto molle
e delle ossa di gambe o braccia, associata
a vene varicose).
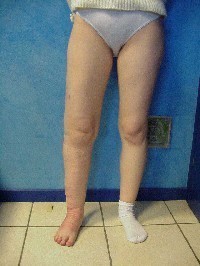
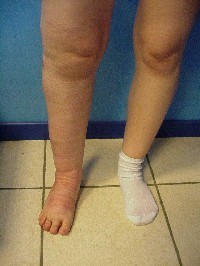
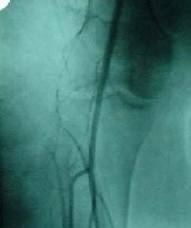
Nell’angiodisplasia congenita è presente
un’unica comunicazione artero-venosa ed i vasi, arterie afferenti e vene
efferenti, si presentano dilatate e tortuose. Queste anomalie si possono
evidenziare nelle arteriografie e flebografia.

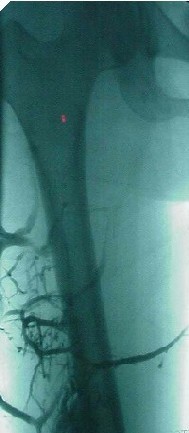
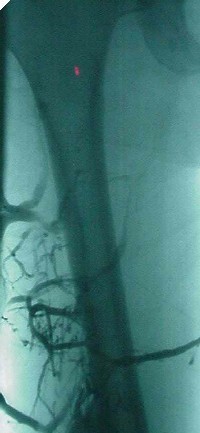
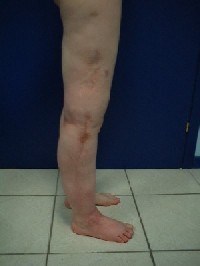
La paziente presenta lungo la parte
laterale della coscia, della gamba e del piede, delle cicatrici dovute a
interventi di embolizzazione dei vasi anomali e conseguenti asportazioni degli
stessi atte a ridurre la vascolarizzazione della massa angioplastica.
La paziente è stata trattata per un periodo di 20 sedute, una al giorno della
durata di 1 ora, con linfodrenaggio manuale e bendaggio compressivo.
Il LINFODRENGGIO MANUALE è un insieme di manovre ripetute più volte
atte allo svuotamento dei linfonodi e allo spostamento del liquido in eccesso
verso quelle sedi che ne permettono il riassorbimento. Le manovre di cui sopra
vengono effettuate su una superficie ampia, con una pressione leggera
(“pressione di drenaggio ottimale”) mantenuta dal Terapista per almeno un
secondo, crescente e decrescente in modo continuo ed
armonico. Le manovre (o “ prese “) hanno un andamento circolare che stimola,
attraverso la dilatazione, l’allungamento e lo stiramento trasversale dei vasi
linfatici, la contrazione della muscolatura liscia che li circonda. Si sviluppa
così un “ effetto pompa “ favorevole al trasporto della linfa. I vasi linfatici
hanno numerose valvole che determinano la direzione del flusso. Il movimento
rotatorio effettuato dall’operatore deve dirigere la pressione in modo coerente
alla direzione delle valvole e quindi alla direzione del flusso.
L’azione del
linfodrenaggio consiste, non solo nel riassorbimento del liquido edematoso ma
anche nel favorire la crescita di nuovi vasi linfatici con percorsi diversi da
quelli fisiologici, permettendone il collegamento con altri , eventualmente
interrotti o lesi da traumi.
ELASTOCOMPRESSIONE
E’ stato
dimostrato che nelle aree sottoposte al linfodrenaggio manuale permane una
maggiore disponibilità alla contrazione. Tale aumento di contrattilità, secondo
recenti studi , persiste per molte ore, cosicché dopo la seduta terapeutica può
essere rimosso spontaneamente molto liquido edematoso, favorito anche dal bendaggio
compressivo effettuato successivamente.
Per tale bendaggio si utilizzano una fascia tubolare e delle bende a trazione
lunga e corta applicate alternativamente a strati; inoltre possono essere
impiegati cuscinetti di gommapiuma per le zone più edematose. Il bendaggio
compressivo va mantenuto fino alla successiva seduta di linfodrenaggio o
perlomeno riposizionato periodicamente dall’operatore.
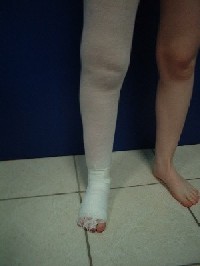
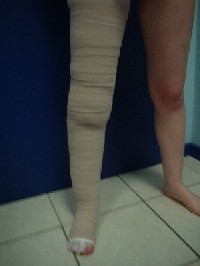
a termine delle sedute il paziente indossa, fino a successivo ciclo di
linfodrenaggio, una calza elasto compressiva.
CONTROINDICAZIONI ALLA TERAPIA CON LINFODRENAGGIO
Il linfodrenaggio manuale si può
effettuare su tutto il corpo. Esistono però delle controindicazioni a questo
tipo di terapia:
- esiti recenti di trombosi : attendere 4 - 6 settimane per il pericolo di
embolia polmonare
- infiammazioni acute batteriche o virali con linfoadenite locoregionale
- recidive locoregionali di neoplasie in assenza di terapia antitumorale
specifica: solo dopo aver iniziato la terapia specifica è consentito il
linfodrenaggio
- insufficienza cardiaca grave: dopo l’inizio trattamento con digitale e
diuretici è possibile eseguire il linfodrenaggio
- eczemi da contatto acuti: pericolo di disseminazione
Occorre inoltre prestare attenzione al fatto che:
- nelle ipotensioni la pressione sanguigna con il linfodrenaggio può
abbassarsi ulteriormente
- nelle gravi forme asmatiche si può scatenare un accesso asmatico
- nella sindrome del seno carotideo non eseguire il trattamento al collo per
possibile insorgenza di asistolie
- nell’ipertiroidismo non eseguire il trattamento al collo per possibile
insorgenza di una crisi tireotossica.
ESERCIZI FISICI
L’esercizio fisico è una componente fondamentale nel trattamento del linfedema ; fa parte infatti sia nella prima fase del trattamento, tesa a ridurre l’edema, sia nella seconda fase del trattamento, mirante al mantenimento del risultato ottenuto.
Esercizi isotonici devono mirare a:
- attivare la componente muscolare in maniera isodinamica (alternare periodi di contrazione muscolare e di riposo di uguale durata).
- Eseguire movimenti coinvolgenti le articolazioni.
- Eseguire movimenti in declività (soprattutto per gli arti inferiori).
- Eseguire gli esercizi con elastocompressione.
- Associare sempre esercizi respiratori con stimolazione della componente addomino-diaframmatica.
Per quanto riguarda l’intensità degli esercizi, non dobbiamo dimenticare che un carico eccessivo può determinare un incremento del flusso ematico, con un aumento del carico linfatico e quindi aumento del rischio di superare la soglia della capacità di trasporto linfatico. L’esercizio deve essere tarato sulla tollerabilità e sulla capacità muscolare e generale del paziente.
Senza entrare nello specifico dei singoli esercizi fisici, è possibile tuttavia dire che questi si possono suddividere in:
- stimolanti il drenaggio linfatico (attivano i muscoli per aumentare il drenaggio linfatico)
- rinforzo muscolare
- aerobici
- tecniche respiratorie
Concludendo, gli esercizi isotonici proposti nel trattamento del paziente affetto da linfedema, devono avere le seguenti caratteristiche: eseguiti con elastocompressione, della durata di almeno 10 minuti, con coinvolgimento muscolare progressivo, eseguiti in declività, abbinati con esercizi respiratori con schema personalizzato, con incremento graduale dell’intensità.
PRESSOTERPIA
SEQUENZIALE AD ARIA
Gli anni ’80 videro l’invenzione e l’introduzione di un
nuovo Apparato Pneumatico Sequenziale Multicamere.
La sua tecnologia innovativa creava un effetto di “mungitura” ad intermittenza
sull’arto, rendendo quindi l’apparecchio molto efficace nel ridurre il
linfedema.
L’apparecchio
pneumatico comprende un compressore ad aria e collegato ad una serie di camere
d’ aria indipendenti con lembi sovrapposti; queste camere vengono gonfiate in
sequenza, creando sull’arto un’onda di pressione simile alla “mungitura”.
La sua
tecnologia informatica fornisce al medico o terapista un sistema di trattamento
completamente programmabile che permette di scegliere fra una varietà di cicli
terapeutici. Questi ultimi sono preceduti da un innovativo ciclo preterapeutico
che funziona secondo i principi del drenaggio linfatico manuale in modo da
preparare le aree prossimali a riassorbire il liquido linfatico in eccesso che
verrà mobilizzato durante i cicli regolari di trattamento
CONCLUSIONI
Possiamo concludere dicendo che il trattamento del Linfedema deve prevedere la messa in opera di un protocollo multi-articolato e integrato comprendente varie metodiche terapeutiche.
I risultati clinici e strumentali evidenziano che un ricovero mirato ad una terapia “intensiva” combinata, di tipo fisico-riabilitativa e farmacologica, è infatti in grado di produrre un miglioramento del quadro linfedematoso nella stragrande maggioranza dei casi, senza complicanze significative.
BIBLIOGRAFIA
1) IL LINFEDEMA: APPROCCIO FISIOPATOLOGICO E DIAGNOSTICO
Cavezzi A., Jakubiak I., Cavezzi-Marconi
P., Indignozzi M., Rossi M.
Servizio di Patologia Vascolare, Clinica "Stella Maris", S.Benedetto
del Tronto (AP)
http://www.cavezzi.it/corpo.html
2) LINFODRENAGGIO MANUALE
E FISIOTERAPIA DELL’EDEMA
Dr. Giuseppe Caruso
http://www.carusofisioterapia.it/default.asp
3) LA PRESSOTERAPIA SEQUENZIALE
Dott. Avigdor zelikowski
http://www.leadershipmedica.com/
4) IL LINFEDEMA
Dr. M. Forzanini, Specialista in Chirurgia Vascolare
http://www.forzanini.it
5) ESERCIZI ISOTONICI
Pier Luigi
Cantelli – Massofisioterapista – AUSL città di Bologna
Riabilitazione OGGI – ed. Speciale Riabilitazione –
gennaio 2003
6) TERAPIA MEDICA : EVIDENZE CLINICHE
Dott. Alberto Martignani – Angiologo - AUSL città di
Bologna
Riabilitazione OGGI – ed. Speciale Riabilitazione –
gennaio 2003
7) La diagnosi clinica in patologia venosa degli arti
inferiori
Dr. Babbo, Dr. Paolo Madeyski